Título: Características clínicas y epidemiológicas de la toxoplasmosis ocular activa.
Autores: 1. Dra. Abyaní Ramírez Ruíz.. Especialista de 1er grado MGI. Especialista de 1er grado de Oftalmología General. MSc. Enfermedades Infecciosas. Instructor. Hospital Manuel Fajardo; 2. Dr. Juan David Sotto Vargas. Especialista de 1er grado MGI. Especialista de 1er grado de Higiene y Epidemiología. MSc. En Enfermedades infecciosas. Asistente, IKP.
RESUMEN
Se realizó un estudio descriptivo longitudinal de todos los pacientes con diagnóstico de Toxoplasmosis Ocular activa, en el servicio de oftalmología del Hospital Universitario “General Calixto García Iñiguez”, Ciudad de la Habana, 2012. Nuestro universo y muestra coincidieron, estuvo constituido por los 68 casos de toxoplasmosis ocular activa diagnosticados por sus características clínicas, epidemiológicas y confirmadas por el Test. de toxoplasmosis mediante el Sistema Ultra Micro Analítico. En el presente estudio el grupo poblacional más afectado fue el de 20 a 39 años y no se registraron casos en paciente entre 45 y 59 años. Predominó el sexo femenino aunque con poca diferencia respecto al masculino. Todos los casos presentaron al menos un síntoma clínico al inicio del diagnóstico y el síntoma más frecuente fue la disminución de la agudeza visual y la visión borrosa, más de las tres cuartas partes de los casos la lesión se encontraba en el segmento posterior y en el centro de la retina, más de la mitad de los casos presentó una evolución de 14 días antes de acudir al oftalmólogo y su diagnóstico fue clínico y mixto. Todos los casos presentaron signo de actividad. La mayoría de los casos presentaron lesiones graves al principio y leve al final del tratamiento, la mayoría de los pacientes presentó al menos una complicación, predominando la lesión cicatrizar de la mácula y atrofia parcial del disco óptico.
INTRODUCCIÓN
La Toxoplasmosis es una zoonosis de distribución mundial ocasionada por un parásito Intracelular llamado Toxoplasma gondii. Existen estudios epidemiológicos que revelan que el porcentaje de anticuerpos séricos para la toxoplasmosis varía entre los países, desde un 25 hasta un 80 % de la población en general.
Al menos 500 millones de personas están infectados en todo el mundo. En un estudio realizado en un hospital de Oslo, Noruega se determinó que la incidencia anual de la enfermedad es del 0.6% y que la prevalecía aumenta a medida que aumenta la edad; así se encuentra 23% a la edad de 45 años y de 46% en edad de 85 años.
La Toxoplasmosis Ocular, que es objeto del presente estudio, es una de la más importante causa de Uveítis en el hombre; en algunos estudios se ha llegado a considerar hasta el 25% de todos los casos de Uveítis, constituyéndose en la principal causa de Uveítis del tipo Posterior, la que en algunas partes del mundo se ha registrado que ocupa hasta el 85% del total de casos de Uveítis Posterior, con un 17.7% de la población total con Toxoplasmosis Ocular.
Aun con esta situación de la toxoplasmosis a escala mundial, en muchos países de América no existen programas de intervención en Salud Publica para el seguimiento y control de esta patología.
A pesar que en nuestro medio los servicios oftalmológicos se han mejorado en lo que respecta a resolución y tecnología para la atención de pacientes, aún queda mucho por conocer la verdadera dimensión de ésta patología y poder desarrollar programas mejor planificados que permitan brindar una mejor respuesta al problema de acuerdo a la situación local.
Por tanto se hace necesario realizar estudios que nos induzcan e introduzcan en el conocimiento de la enfermedad y que permita dar las pautas para que en el futuro continuar profundizando en el mismo.
Las patologías que cursan con inflamación ocular, constituyen una causa importante de consulta en cualquier servicio de Atención Oftalmológica.
Las inflamaciones del tracto uveal, que constituyen las Uveítis, representan la mayoría de las inflamaciones oculares, las cuales pueden dividirse en uveítis anterior, intermedia, posterior y panuveítis. La Toxoplasmosis Ocular constituye probablemente una de las principales causa de Uveítis en la población y una de las más importantes causas de uveítis posterior debido a la recurrencia.
Considerando la situación anterior, interesa conocer ¿Cuál es el comportamiento clínico, su curso evolutivo y las principales complicaciones de casos atendido por Toxoplasmosis Ocular Activa durante los años 2006 y 2008 en la consulta externa del servicio de oftalmología del Hospital universitario “General Calixto García”. ¿Ciudad de la Habana Cuba?
REFERENTES TEÓRICOS
La Toxoplasmosis es una infección oportunista provocada por un protozoario intracelular: El parásito del Toxoplasma gondii. La infección tiene una distribución mundial afectando alrededor de quinientos millones de personas en el mundo.
Antecedentes históricos
En 1908, Charlles Nicolle y Manceaux Entunes aislaron en el hígado y el bazo de un roedor africano (Ctenodactylus gondi) el Toxoplasma Gondii, un parásito intracelular. Splendore, en Brasil en un estudio independiente también lo aisló en ese mismo año.
Al inicio creyeron que se trataba de Leishmania, pero un año más tarde le denominaron T. gondii por su forma arqueada (del griego taxón: arcos) y por el nombre vulgar del roedor en que fue hallado, el gondii. Cinco años después Catellani describe por primera vez la toxoplasmosis en humanos y en 1923 el checo Janku describe la corioretinitis en un paciente afectado de meningoencefalitis aguda, detectándose la presencia de Toxoplasma en la retina. Lepine, Weiman, Jacobs, Ruchman y otros autores en 1929 destacaron la persistencia de quistes en tejidos por meses y hasta años, explicaron las formas sintomáticas y crónicas de la enfermedad y relacionaron el Toxoplasma con el embarazo. En 1941 Pikerton y otros describieron la toxoplasmosis humana adquirida y en 1942 Olafson y Monlux abordan por primera vez la toxoplasmosis en los gatos y se refirieron a la transmisión por consumo de carne mal cocidas.
Sabin y Feldman proponen y utilizan en 1948 para el diagnóstico de la enfermedad la prueba conocida como Dye-Test. En 1957 Goldman y Kellen aplican la prueba de Inmunofluorescencia Indirecta (IFI) y años más tarde (1975) Bout y Voller proponen el método del ensayo inmunoenzimático en fase sólida (ELISA).
Ya en la década de los ochenta Lung se refiere a la toxoplasmosis en el Sistema Nervioso Central (SNC), Brady, Brederso y Rosenblum estudian la neurotoxoplasmosis en pacientes con Síndrome de Inmunodeficiencia Adquirida (SIDA) y en 1989 Burg y col. utilizan la Reacción en Cadena de la Polimerasa (RCP) para detectar la enfermedad dando inicio al diagnóstico molecular de la toxoplasmosis que hasta hoy continúa siendo todo un reto.
En Cuba fue descrito por primera vez en 1913 por Campuzano en el hígado y el bazo de un perro y en 1943 Cardelle reporta dos niños con toxoplasmosis. En 1956, Embil logró aislar por primera vez en Cuba el Toxoplasma humano, se trataba de un caso de toxoplasmosis congénita en un recién nacido.
Innumerables son las investigaciones que de esta fecha a la actualidad han sido realizadas en nuestro país y en el resto del mundo, tratando de profundizar en el estudio de la toxoplasmosis y de su agente causal, sin embargo, aun continua siendo una zoonosis de amplia difusión mundial, que afecta al hombre y a más de cien especies de aves y mamíferos.
Castellani en 1913 y Janku en 1923, fueron los primeros en describir los primeros casos clínicos de Toxoplasmosis humana. Pero el interés aumentó hasta en 1937, cuando Walf y Cowen describieron muy bien la Toxoplasmosis humana.
En 1948, Sabin y Felman establecieron la reacción serológica para el diagnóstico de la enfermedad. En 1957, Goldman emplea la técnica de inmunofluorescencia.
En 1970, Frenkel en Estados Unidos y Hutchinson en Inglaterra lograron establecer la verdadera forma de transmisión de la enfermedad en la naturaleza.
En algunas islas del Pacífico, se ha demostrado que la ausencia de gatos está asociada a la ausencia de anticuerpos humanos en contra de Toxoplasma y, al contrario, en regiones con prevalecía de anticuerpos están en proporción directa con la población de gatos o el contacto con la tierra contaminada por heces felinas.
Agente Etiológico
Toxoplasma Gondii (Toxo: del griego toxon, forma de arco) es un obligado protozoario intercelular de la familia Apicomplexa; Clase sporozoo; Orden eucoccidia y suborden Eimerina. Presenta tres formas biológicas: El Taquizoito, el Bradizoítos (dentro de los quistes tisulares) y el Esporozoito.
El Taquizoito
Llamado también Trofozoito con 6 a 7 micras de longitud y 2 a 3 micras de ancho, es la forma activa proliferante responsable del cuadro infeccioso en los humanos y que tiene predilección al tejido nervioso. Pueden multiplicarse en todas las células nucleadas de los mamíferos y es la forma obligada e intracelular necesitando las células del huésped para su multiplicación. Se multiplican por división asexuada y al romperse liberan taquizoitos que infectan las células subyacentes.
El Bradizoito
Es la forma enquistada que se encuentra en los quistes titulares o forma inactiva con metabolismo lento. Los quistes miden de 10 a 100 micras y contienen hasta 3000 Bradizoitos en división que al liberarse por ruptura de los quistes se convierten en taquizoitos e invaden células contiguas.
Los quistes persisten de por vida en las células huésped de los mamíferos y pueden encontrarse virtualmente en cualquier tejido, más frecuentemente en miocardio, músculo esquelético, cerebro y tejido neural, incluyendo la retina, lo cual se ha asociado con las recidivas de retinitis. Son el distintivo de la infección latente, pueden mantenerse por año en ciertos tejidos como el ojo y los músculos, sin provocar ninguna respuesta inmune. En el ojo, la ruptura de los quistes puede iniciar una retinitis activa.
Ooquistes
Es la forma esporulada (Sporozoito) que es excretada por las heces del gato. Mide de 10 a 12 micras y se reproducen en el intestino del gato, el cual es su huésped definitivo.
Millones de Ooquistes son excretados por las heces del gato cada día durante alrededor de dos semanas.
La ingestión de los Ooquistes por el huésped intermedio (Humanos y otros mamíferos) puede iniciar una infección, por lo tanto son los que juegan el mayor papel en la transmisión de la enfermedad. En el suelo húmedo se mantienen viables para infectar por más de dos años, pero, a temperatura sobre 60 oC, no son infectantes.
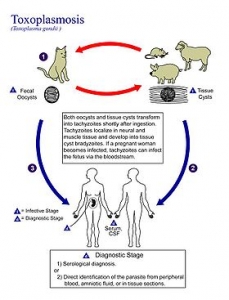
Ciclo de Vida
El protozoo Toxoplasma gondii, es encontrado a través del mundo en muchas especies de animales de sangre caliente. Miembros de la familia Felidae y de ésta en 2 géneros y solamente 7 especies, entre ellas el gato (Felis catus, Felis domestica), son el huésped definitivo y otros animales incluyendo el hombre son el huésped intermedio.
 [1]
[1]
Haga clic para ampliar imagen
El Taquizoito y la forma quística (Bradizoito) son las formas encontradas en los humanos y los esporozoitos son encontrados solo en la familia de los gatos y son excretados en las heces, siguiendo un estado enteroepitelial, estado de producción sexual en el intestino delgado.
En el huésped definitivo tiene ciclo enteroepitelial y extraintestinal y en el intermedio solo ciclo extraintestinal. El Toxoplasma es adquirido por el gato por ingestión de carne de pájaros infectados y roedores conteniendo Bradizoitos enquistados o por ingesta de Ooquistes conteniendo sporozoitos infectados desde el suelo contaminado por heces de otros gatos infectados.
En el intestino del gato los Ooquistes y Bradizoitos son digeridos liberando Toxoplasma cuando ha sido invadido el intestino delgado del gato. Grandes cantidades de Ooquistes son liberados (más de 10 millones por día), son liberados y excretados por las heces durante unas 3 semanas. Bajo adecuadas condiciones de humedad y temperatura, los Ooquistes sufren esporulación (maduración) en 1 a 21 días. Esto conlleva a la formación de Ooquistes infectantes conteniendo esporozoitos viables.
Cuando el hombre u otro animal incluyendo el gato, ingieren estos tejidos infectados (desde cualquier animal) u Ooquistes maduros, el ciclo de vida es completado. En el huésped intermedio la destrucción de la pared de los quistes o los Ooquistes por enzimas digestivas, liberan Toxoplasma gondii que invade el epitelio intestinal y se disemina a todos los tejidos del huésped vía sanguínea o linfática.
Los organismos se multiplican rápidamente en las células infectadas formando pseudos quistes que contienen Taquizoitos, éstos destruyen las células desde donde infectan a las células vecinas.
Esta proliferación de Taquizoitos es el estado agudo de la enfermedad que es la inicial extensión y destrucción de tejido.
Bajo una buena respuesta inmunitaria del huésped, los Taquizoitos se transforman en Bradizoitos que forman verdaderos quistes que son la fase crónica de la enfermedad. Estos pueden quedarse latentes durante toda la vida en el huésped, pero, pueden tener reactivación clínica cuando la respuesta inmune del huésped es suprimida. En el suelo húmedo se mantienen viables para infectar por más de dos años, pero, a temperatura sobre 60 oC, no son infectantes.
Epidemiología y Modo de Transmisión
La Toxoplasmosis es una zoonosis de distribución mundial. Al menos 500 millones de personas en el mundo están infectadas. En los Estados Unidos, la infección serológica de Toxoplasma gondii, varía desde el 3 al 70 % de los adultos dependiendo de la región y edad. (2) En algunas regiones de América la seropositividad es mayor del 80 % a partir de la cuarta década de la vida.
La mayoría de las infecciones son adquirida en la niñez, y en adultos inmunocompetente es asintomático, pero en el 10 al 20 % desarrollaran una infección autolimitada. Con el aumento de la edad se incrementan las reacciones de positividad serológica. Así, un estudio en Oslo, Noruega revela en un tamizase realizado a pacientes viejos admitidos en un centro hospitalario, que la prevalecía aumentó desde 23% en los de 45 años hasta 46% en los de 85 años.
En el grupo de mujeres embarazadas, la seroprevalencia varía de acuerdo al país, desde un 27% en Dinamarca hasta el 80 al 90% en los estados Unidos.
La prevalecía de lesiones oculares por Toxoplasmosis en muchos países es desconocida, aunque en los Estados Unidos se ha demostrado que no supera el 0.6% en algunas ciudades. En el sur de Brasil el 17.7% de la población tiene lesiones oculares por Toxoplasma y en Sao Pablo se estima en el 7%.
Los Gatos, mamíferos pequeños y aves sirven como probable reservorio natural del Toxoplasma. Los quistes pueden ser encontrados en el 10 al 15% de la carne de carnero, el 25% en la carne de cerdo, pero en poca cantidad en carne vacuna.
La carne de cerdo fresca y el chorizo de cerdo son probablemente las principales fuentes de Toxoplasma en muchos países, seguido de la carne de cabra, oveja y gallina. La carne bovina probablemente no es importante en la transmisión.
Modo de Transmisión de la Toxoplasmosis
Causas Comunes:
- Ingestión de quistes tisulares en alimentos mal cocidos o crudos.
- Ingestión de Ooquistes por las manos o alimentos contaminados (por moscas o cucarachas).
- Transmisión transplacentaria.
Causas raras:
- Por trasplante de órganos o por transfusión sanguínea.
- Penetración accidental por la piel o inoculación de taquizoitos.
- Por consumo de carne cruda.
La forma más común de transmisión de la enfermedad es por ingesta de los Ooquistes.
Si la mujer adquiere la infección durante el embarazo, la enfermedad puede ser trasmitida al feto. Esta forma de transmisión transplacentaria es de gran importancia clínica y la única forma de transmisión de humano a humano. La prevalecía de Toxoplasmosis Congénita se ha estimado entre 1 en 1,000 a 1 en 10,000 nacidos vivos, de 2 a 4 en 1,000 nacidos vivos en Uruguay y de 3.3 en 1,000 en Argentina según lo reportado en algunos estudios.
Toxoplasmosis Humana
En los humanos la Toxoplasmosis puede dividirse en 3 etapas:
Etapa Aguda, al ingerir los parásitos que penetran la mucosa intestinal y se diseminan por todo el cuerpo. El sistema de defensa del huésped reacciona contra el parásito.
Etapa Crónica (Inactiva), al controlar la fase aguda solo quedan Bradizoitos que son formas inactivas de metabolismo lento. Esos quistes tisulares pueden permanecer latentes en la neuroretina durante toda la vida. Etapa de Recurrencia, cuando el sistema inmune del huésped se altera, se rompen los quistes tisulares liberando taquizoitos que determinan la recurrencia de la enfermedad. La mayoría de casos de Toxoplasmosis está causada por esta recurrencia.
División Clínica de la Enfermedad
Clínicamente la enfermedad puede ser dividida en cuatro desordenes:
1) Toxoplasmosis Sistémica Congénita.
2) Toxoplasmosis Sistémica Adquirida.
3) Toxoplasmosis en el huésped comprometido, adquirida o reactivación de una infección latente.
4) Toxoplasmosis Ocular seguido de Enfermedad Sistémica Congénita o Adquirida.
Toxoplasmosis Congénita Resulta de una transmisión transplacentaria. La adquisición prenatal es la que presenta mayor importancia por su gravedad. Se infectan el 40% de fetos cuyas madres contraen la infección por primera vez durante el embarazo (55 % de madres sin tratamiento y 25% bajo tratamiento).
Aproximadamente el 10 al 20% de mujeres embarazadas infectadas con Toxoplasma exhiben signos clínicos siendo en su mayoría linfadenopatías. Si la mujer fue infectada antes del embarazo actual, virtualmente no tiene riesgo de trasmitir la enfermedad al feto.
El cuadro clínico en el feto puede variar desde un cuadro asintomático hasta un aborto o feto muerto. De los afectados durante la vida fetal, del 5 al 15% mueren, el 8 al 10% tienen lesiones cerebrales y oculares severas, del 10 al 13% con daño visual moderado o severo y del 58 al 72% clínicamente son normales al nacer, pero, una proporción importante desarrolla posteriormente coriorretinitis o retraso mental.
La incidencia de transmisión depende de la edad gestacional al momento de la infección. Se ha estimado del 10 al 20% si la infección fue en el primer trimestre, del 30% en el segundo y hasta del 60% si esta ocurrió en el tercero.
Contrario a esto, la severidad de la enfermedad es mayor entre más temprano fue la edad gestacional infectada. Si la enfermedad se adquiere temprano en el embarazo puede presentarse como aborto, recién nacido muerto o una enfermedad severa, y si es en la etapa tardía el recién nacido frecuentemente es asintomático, hasta en un 90%.
Las manifestaciones clínicas recuentes son: Retinocoroiditis, hidrocefalia, microcefalia, calcificaciones cerebrales, convulsiones, retraso psicomotor, hepatoesplegnomegalia, linfadenopatía y trastornos cerebroespinales. El signo más común de la Toxoplasmosis Congénita es la retinocoroiditis.
Couvreur y Desmonts, en 300 casos de Toxoplasmosis congénita, encontraron 76% con lesión ocular, 51% con desordenes neurológicos, 32% con calcificación intracraneal, 26% con hidrocefalia o microcefalia. La retinocoroiditis es la forma clínica más común de la forma congénita, siendo bilateral en el 85% y con predilección del polo posterior que puede relacionarse a la forma terminal de la anatomía de las arterias de la circulación macular fetal.
Toxoplasmosis Adquirida
La forma de Toxoplasmosis Aguda Adquirida en el adulto, es en general menos grave, se presenta como un cuadro febril agudo, asociado con linfodenopatía cervical. Solo el 10 al 20% de la infección en el adulto son sintomática, el resto son sintomáticas. Pueden también desarrollar hepatoesplenomegalia. El curso clínico en el huésped inmunocompetente es autolimitado y frecuentemente benigno.
Raras veces se presenta como encefalitis, neumonitis o miocarditis pueden resultar fatales. Solo el 2 al 3% de los pacientes presentan la forma ocular de la enfermedad.
Toxoplasmosis en el paciente inmunocomprometido.
En contraste con el curso de la enfermedad en el paciente inmunocompetente, la forma sistémica y ocular de Toxoplasmosis en el huésped inmunocomprometido es un desorden fulminante. Los pacientes con mayor riesgo son los HIV infectados, los que reciben terapia inmunosupresora para enfermedades malignas, transplante de órganos o enfermedad autoinmune.
La agresividad es particularmente mayor en al Sistema Nervioso Central que es lo que produce la morbilidad y mortalidad. Hasta el 40% de pacientes son SIDA, presentan la enfermedad y el 80% con afectación del Sistema Nervioso Central.
Cuadro clínico
Más del 80% de las infecciones son sintomáticas.La toxoplasmosis puede ser aguda o crónica, sintomática o asintomático. La infección aguda recientemente adquirida suele ser asintomático en niños mayores y adultos; y en caso de presentar síntomas y signos (enfermedad aguda) estos suelen ser de corta duración y autolimitados, como una gripe o mononucleosis: dolor de cabeza, dolores musculares, inflamación de los ganglios linfáticos, etc. En la mayoría de los casos persiste como quistes en los tejidos pero la persona no suele tener manifestaciones clínicas (infección crónica), pero en otros casos se presenta con formas clínicas persistentes o recurrentes (enfermedad crónica).
Se suelen diferenciar cuatro grandes categorías clínicas en el estudio de la toxoplasmosis.
Toxoplasmosis aguda adquirida en el paciente inmunocompetente, pudiendo cursar con un cuadro subclínico y por lo tanto sin síntomas, haciendo que el paciente no tenga conocimiento de la infección. Cuando aparecen síntomas son generales, confundiéndose con una gran gama de posibles infecciones benignas y de rápido curso, pudiendo provocar: linfadenopatía, fiebre, mialgia y malestar general.
Toxoplasmosis aguda adquirida o reactivada en el paciente inmunodeficiente, las formas clínicas más severas, incluyendo leucemia, enfermedades del tejido conectivo, los cuales pueden manifestarse en un 40% de pacientes con SIDA, por ejemplo los pacientes con terapias inmunosupresoras (glucocorticoides, por ejemplo) como para prevenir el rechazo de un órgano trasplantado o el tratamiento de una enfermedad autoinmune, pertenecen a este grupo de alto riesgo.
Toxoplasmosis ocular, como resultado de una infección congénita (aunque los signos aparezcan al cabo de varios años) con retinitis necrotizante, uveítis y ocasionalmente retinocoroiditis.
Toxoplasmosis congénita.
Dentro de cualquiera de ellas las manifestaciones clínicas no son específicas y los métodos diagnósticos pueden prestarse a diferentes interpretaciones.
Toxoplasmosis ocular
La toxoplasmosis ocular en el paciente inmunocompetente generalmente es de causa congénita siendo la coriorretinitis, (resultado de la retinitis previa combinada con una reacción inflamatoria que comprende el epitelio pigmentario y las coroides) la principal manifestación clínica (Perkins y Fol., 1984; Henderly et al, 1987; Holland et al, 2002, Holland, 2003). A menudo los niños infectados durante el embarazo de su madre, cursan sintomáticos hasta la segunda o tercera década de su vida en que acuden a consultas por trastornos visuales (Desmonts y Couvreur, 1979; Wong y Remington, 1994; Dodds, 2003). Es bilateral en el 85 % de los pacientes y afecta la mácula en el 58 % de ellos (Dodds, 2003).
Raramente las reactivaciones clínicamente aparentes ocurren después de los cuarenta años. La lesión característica es la de una coriorretinitis necronizante focal bilateral, que aparece inicialmente como una mancha algodonosa sobreelevada. Al cicatrizar las lesiones se vuelven pálidas, se atrofian y se pigmentan de negro. La forma de expresión clínica se caracteriza por disminución de la agudeza visual como también fotofobia y dolor ocular (Dodds, 2003).
Sin embargo, se han demostrado formas adquiridas mediante el contagio por alimentos, agua y aire. Las cicatrices de las cuales se produce la reactivación ocular, que es la forma que más comúnmente observamos en los pacientes, probablemente se trate de una infección adquirida anteriormente pero no de una lesión congénita. En la mayoría de los casos esta enfermedad pasa desapercibida y es en la reactivación donde se producen los síntomas de la enfermedad ocular (Dodds, 2003; Rothova, 2003).
En caso de que la coriorretinitis sea adquirida las lesiones se caracterizan por ser unilaterales. Básicamente se debe considerar que el parásito se aloja en la retina en la forma de bradizoíto enquistado (quistes) y al romperse este quiste por motivos que aún se desconocen, se desarrolla una retinitis, ya que este es el órgano inicialmente comprometido. La retinitis ocasionada por el parásito se asocia con manifestaciones inflamatorias de magnitud variable que puede involucrar distintas partes del ojo produciendo vasculitis, vitritis (compromiso del humor vítreo), coroiditis y uveítis anterior (50 % de los pacientes con toxoplasmosis ocular) (Dodds, 2003). En casos severos se puede presentar desprendimiento de retina y vítreo hemorrágico, que en algunos pacientes puede llegar hasta la ceguera total (Botero y Restrepo, 1992; Roberts et al, 2001).
Se admiten distintos mecanismos patogénicos de la coriorretinitis:
· Rotura de quistes con liberación de antígenos que desencadenan fenómenos reactivos inmunes. Sería responsable de la forma de instalación rápida con inflamación intensa que desaparece en uno o dos meses.
· Necrosis de células individuales por la multiplicación de los taquizoítos. Estaría determinada por una deficiente inmunidad de la retina cuya causa puede ser inaparente, medicación inmunodepresora o el SIDA. Daría lugar a la forma de retinitis crónica activa de lenta evolución.
Toxoplasmosis congénita.
La infección primaria con T. gondii en mujeres embarazadas o en los dos meses previos al embarazo puede llevar a la transmisión del parásito hacia el feto por la placenta en el 40- 50 % de los casos. La probabilidad de una primoinfección durante el embarazo es de 0,5- 1 %, con independencia del área geográfica (Tarlow, 1994). La infección por Toxoplasma pasa inadvertida para la gestante en el 90 % de los casos. El riesgo de transmisión se incrementa durante la gestación y disminuye la gravedad de la enfermedad siendo más benigna e incluso inaparente en el 3er trimestre del embarazo (Isaccs y Moxon, 1991; Dunn et al, 1999).
La toxoplasmosis contraída durante el primer trimestre del embarazo induce a los síntomas más severos tales como alteraciones multisistémicas, destrucción de tejido cerebral e incluso la muerte fetal (Verhofstede et al, 1987; Tarlow, 1994). En esta etapa en el 86 % de las pacientes que contraen el parásito no se produce infección fetal, sin embargo en el 14% de ellas el feto se infecta con el parásito provocando la muerte prenatal en un 5 %. Del 9 % de los fetos infectados el 27 % es asintomático, el 9 % moderado y el 64 % severo.
En el momento del nacimiento se manifiesta la triada clásica de Sabin, que comprende hidrocefalia, calcificaciones intracraneales y coriorretinitis, a las que se le pueden sumar las convulsiones (Sabin, 1942). En estos casos donde el niño presenta signos de enfermedad el pronóstico es malo, la mortalidad es alta (alrededor del 12 %), el 85 % de los que sobreviven presentarán retraso mental, el 75 % convulsiones y el 50 % pérdida de la visión importante (Gonzáles et al, 1999). En el segundo y tercer trimestre disminuye la severidad de las lesiones y el 85% de los niños infectados nacen asintomático (Isaccs y Moxon, 1991). Sin embargo algunos desarrollan mas tarde lesiones irreversibles en los órganos, particularmente en los ojos y el cerebro. Entre el 25 -30 % de los fetos infectados, asintomático al nacer, desarrollan posteriormente coriorretinitis bilateral. La tasa de infección después de la primoinfección materna no tratada es aproximadamente del 15 % en el primer trimestre, del 30 % en el segundo y del 60 % en el tercero.
La manifestación más común es la retinocoroiditis, pero puede presentarse estrabismo, nistagmo y microftalmía. (7,11) La Toxoplasmosis Ocular es probablemente la más importante causa de Uveítis en el ser humano. Se ha estimado hasta el 25% del total de casos de Uveítis y hasta el 30 al 50% de todos los casos de Uveítis Posterior.
Se ha considerado la causa más común de infección en la retina. En el sudeste de Brasil representa hasta el 85% de causa de Uveítis Posterior y en donde el 17.7% de la población tiene Toxoplasmosis Ocular. En un estudio realizado de Toxoplasmosis en niños, el cuadro clínico más frecuente fue la Coriorretinitis y Uveítis en el 52.9% de los pacientes siendo el grupo más afectado entre 1 y 5 años.
La Toxoplasmosis Ocular en adultos y niños es usualmente considerada como una recurrente manifestación de una infección congénita. La recidiva de la Toxoplasmosis Ocular Congénita cicatrizar antigua es responsable del 50 al 75% de todos los casos de Uveítis en Estados Unidos y Reino Unido la mayoría de veces afecto el grupo de edad comprendida entre los 10 y 35 años. Se considera una tasa de nuevas recidivas del 2.7 por paciente y además hasta un 60% de pacientes con recidivas.
Hasta el 80-96% de niños nacidos con Toxoplasmosis van a desarrollar lesiones oculares posteriormente. Se reporta que del 27 al 76% de niños con infección congénita tienen cicatrices coriorretinales al nacimiento.
Perkins encontró que la retinocoroiditis ocurre mas frecuente entre la segunda y tercera década que en el paciente viejo. Sehlaegel, encontró que menos del 1% de pacientes con Toxoplasmosis aguda adquirida desarrollaron retinitis y casi todos los casos de enfermedad ocular probablemente son de origen congénito con inicio tardío.
Estos conceptos han cambiado actualmente dándole mayor importancia a la forma adquirida más de lo que se pensaba. Algunas estimaciones reportan que el promedio de Toxoplasmosis Ocular Secundaria a Toxoplasmosis Adquirida es del 2,6 al 3,6 % entre individuos seropositivos de Toxoplasma gondii.
En el sudeste del Brasil se encontró que la forma adquirida representa el mayor modo de transmisión del parásito. Solo el 0.9% de niños menores de 8 años presentaban lesiones corioretinales y solo menos del 1% de recién nacidos vivos tenían anticuerpos IgM contra el Toxoplasma Gondii.
La literatura también reporta que en la región de Erechim, Brasil se encontró un caso de tres generaciones de la misma familia presentando hallazgos oculares, evidenciando una ocurrencia familiar, y que las madres seropositivas pueden reinfectarse y trasmitir la enfermedad a sus productos.
La evidencia parece indicar que al menos dos tercios de los casos de Toxoplasmosis Ocular obedecen a infección postnatal a diferencia de lo que habitualmente se cree.
Parece ser que no hay diferencia en cuanto al sexo. Un estudio paraguayo refleja el 46% de afección en mujeres y 54% en hombres, siendo el 66% en el grupo etáreo de 10 a 29 años; 46% en el de 10 a 19 años y del 20% en el de 20 a 29 años.
Resumen de hallazgos oculares
- Retinocoroiditis y Retinitis.
- Vitritis.
- Papilitis y neuritis óptica.
- Vasculitis (arteritis y-o flebitis).
- Infiltrados profundos retinales.
- Granuloma de la retina.
- Uveítis anterior.
- Uveítis granulomatosa.
- Neovascularización subretinal.
- Anastomosis vascular coriorretinal.
- Membranas por bandas vítreas.
- Sinequias posteriores.
- Catarata.
- Glaucoma secundario.
Se acompaña de Vitritis, generalmente más grave sobre el sitio de la lesión que da el término de “faro en la niebla”. Presentando además infiltrados perivasculares y envainamiento vascular. El 50% de casos están asociados a Uveítis Anterior. Cuando la inflamación involucra la coroide, la lesión es referida como una retinocoroiditis.
Las lesiones pueden ser únicas o múltiples, pueden ser solo un foco activo o combinado con focos inactivos, bilaterales (más frecuente en la congénita hasta en un 80%) o unilaterales.
Si la lesión ocurre en un vaso retinal grande puede provocar obstrucción de rama arterial o venosa. Al continuar el cuadro inflamatorio, el vítreo sufre severos cambios, pudiendo presentar contracción, bandas de condensación vítrea que pueden precipitar un desprendimiento del vítreo y provocar además áreas de tracción retinal que pueden también desprender la retina.
El edema macular casi siempre se presenta en focos yuxtafoveales. Existe propensión de las lesiones de afectar el área macular, como resultado del atrapamiento de los parásitos o macrófagos conteniéndolos, en los capilares terminales de la retina perifoveal. Estas lesiones maculares pueden encontrarse hasta en un 46% de ojos con Toxoplasmosis Ocular.
Papilitis y neuritis óptica por involucramiento del nervio óptico pueden ser vistos y presentar severa papilitis, inflamación vítrea y defectos visuales en sector o de fibras nerviosas sin aparente foco en la retina, estando ubicado el foco primario activo sobre la cabeza del nervio óptico. En caso de una papilitis, la celularidad del vítreo es observada en acumulo sobre la cabeza del nervio.
La coroiditis yuxtapapilar de Jensens, es probablemente Toxoplasmosis Peripapilar, por tanto debería recibir tratamiento antitoxo, a causa del riesgo de dejar daño permanente en la cabeza del nervio y del haz papilomacular.
Una Uveítis anterior (granulomatosa o no granulomatosa) puede asociarse. Celularidad y proteínas en la cámara anterior acompañados de pequeños o grandes precipitados retroqueraticos en “grasa de carnero”, nódulos en el iris lo sinequias posteriores pueden ser vistos. Un cuadro de glaucoma secundario puede asociarse a una obstrucción de los canales de flujo por las células inflamatorias.
La pérdida de la visión puede ser producto de:
Causas directas:
a) Afección foveal.
b) Lesión del haz papilomacular.
c) Afección de la cabeza del Nervio Óptico.
Causas indirectas:
a) Edema macular cistoideo por lesión extrafoveal.
b) Pucker macular.
c) Neovascularización subretiniana que provoca hemorragia vítrea.
d) Desprendimiento de Retina traccional por fibrosis vítrea.
Complicaciones Oculares
Las más frecuentes se describen como:
- Cicatriz macular.
- Edema macular.
- Anastomosis Retinocoroidal.
- Neovascularización Subretinal y del nervio óptico.
- Hemorragia retinal.
- Oclusión de la Vena retinal.
- Atrofia óptica.
- Condensación del Vítreo.
- Desprendimiento de retina.
- Sinequias posteriores.
- Glaucoma secundario.
- Catarata secundaria
- Escleritis.
- Defecto del Campo Visual.
- Retinopatía Pigmentaria.
- Atrofia de Iris.
La cicatriz macular con disminución severa de la agudeza visual es la principal secuela de la enfermedad y se presenta hasta en un 40% de los casos. En la forma congénita de la enfermedad más frecuentemente se presenta de forma bilateral y por tanto con daño visual severo por afectación de ambas máculas.
Un desprendimiento exudativo de la retina puede ser visto en casos severos.
Por otro lado, Freidmann et al., reportaron en su estudio que en un tercio de los casos se presentó alguna complicación y que la más común fue el Glaucoma Secundario con un 12%.
Las roturas retinales se presentan en la vecindad de las escaras cicatrízales y aparecen en aquellos casos que cursan con inflamación intensa de la cavidad vítrea, asociado a tracción del vítreo puede llevar a un desprendimiento de retina traccional.
Atrofia óptica debido a papilitis o neuritis óptica y defecto del campo visual son también vistos. El mismo estudio de Freidmann et al. Reportó 41% de 63 pacientes estudiados sufrieron daño permanente de la Agudeza Visual (20/100 o menos), y que el 88% de éstos fue por cicatriz macular.
Evolución Natural de la Enfermedad
Varía desde la cura espontánea hasta la cronicidad con severo compromiso de la retina y el vítreo.
Las posibilidades en el paciente inmunocompetente son:
- Curación espontánea y permanecer así toda la vida como pequeña cicatriz sin signos clínicos importantes (si ésta fuera del polo posterior).
- Después de meses o años, el ojo presenta recidivas.
- Que la enfermedad desde un inicio produzca complicaciones importantes por su localización o por reacción vítrea.
Diagnóstico
La toxoplasmosis puede ser diagnosticada al aislar el parásito por medio de inoculación de animales de laboratorio o cultivo celular o con un perfil serológico, el cual puede no ser confiable en inmunodeficientes y en el feto.(13) No existen pruebas clínicas que detecten el parásito en sangre. Existen sin embargo pruebas capaces de detectar los anticuerpos serológicos o en orina, creados por el sistema inmune para combatir el parásito, especialmente un incremento en los niveles de IgG y/o la presencia de anticuerpos específicos de IgM.(14) La evaluación clínica de recién nacidos durante el primer año de vida es, sin duda, necesaria en madres seropositivas o de alto riesgo.
Otros métodos indirectos incluyen reacciones de fijación de complemento, reacción con colorantes de Sabin y Feldman, pruebas de ELISA y la reacción
de hemoaglutinación indirecta. Es posible también demostrar la presencia del genoma del parásito con la técnica de PCR, un método prometedor debido a su alta sensibilidad y especificidad, aunque no siempre excluye o confirma la posibilidad de una infección congénita.
El método de detección por PCR tiene el potencial de ser útil en el diagnóstico de toxoplasmosis activa en casos de adultos inmunocompetentes, mujeres embarazadas, pruebas de órganos para trasplante, enfermedad ocular y en inmunosuprimidos. La detección directa del parásito en tejidos infectados puede también resultar difícil, por ejemplo, de placenta o cerebro, incluyendo la fijación de anticuerpos fluorescentes.
Esto sumado a que la toxoplasmosis puede ser asintomático implica que un análisis puede indicar únicamente que el individuo nunca ha sido infectado por el parásito, o bien que el individuo ha tenido o está presentemente infectado con el parásito (sin distinción de uno u otro caso).
Una vez un organismo tiene anticuerpos de toxoplasmosis queda inmunizado contra la enfermedad. Por ello se recomienda a las mujeres que estén planeando quedarse embarazadas que se hagan con anterioridad una prueba de anticuerpos de toxoplasmosis.
De importancia en los casos más severos donde se ven los síntomas más notables, la toxoplasmosis puede tener relación con la leptospirosis, enfermedad de Hodgkin y otros linfomas, encefalitis, mononucleosis, miocarditis, pulmonía (tuberculosis) en inmunocomprometidos y sarcoidosis.
El diagnóstico definitivo de la Toxoplasmosis Ocular requiere la demostración proliferativa del Toxoplasma desde los tejidos oculares. Por tanto el diagnóstico usualmente es presuntivo, basado sobre la presencia de las lesiones retinales de focos de retinocoroiditis adyacente a una cicatriz pigmentada Retinocoroidal y por demostración de tirulos positivos de anticuerpos de Toxoplasma en suero con cualquier dilución.
La ausencia de anticuerpos antitoxoplasma excluye la posibilidad de Toxoplasmosis ocular.
Sin embargo, a pesar que la determinación de anticuerpos se realiza frecuentemente para el diagnóstico, su valor es limitado debido a la alta prevalecía de anticuerpos antitoxoplasma en la población en general (25-80%) y que la incidencia de falsos positivos es bastante alta.
Un estudio demuestra que el 100% de pacientes con hallazgos oculares característicos presentaron anticuerpos IgG positivos, pero 58% de los controles también tuvo positividad.
El diagnóstico serológico de una reciente infección primaria, se basa en la detección de seroconversión, un marcado incremento de títulos de anticuerpos por varias semanas o la presencia de anticuerpos IgM. Los test serológicos más comunes para infección por Toxoplasma son: El Test de Sabin Felman, Test de Hemoaglutinación Indirecta (IHA),Test de Inmunofluorescencia indirecta (IFA), Test de Fijación del Complemento(CF) y el Test de ELISA.
En los casos con apariencia clínica atípica de lesiones se pueden requerir métodos diagnósticos invasivos, como el estudio de humor acuoso, el vítreo y la retina. Procesados para cultivo y aislar el microorganismo, histología, detección de anticuerpos, inmunohistoquímica y RCP. La Prueba de Reacción en Cadena de Polimerasa (PCR) es probablemente el más efectivo para detectar Toxoplasma Gondii al amplificar su DNA. Se ha usado con éxito en muestras de humor acuoso.
Manejo de la Toxoplasmosis Ocular
En el sujeto inmunocompetente, la Toxoplasmosis Ocular es una enfermedad autolimitada, por lo que no todos los casos requieren tratamiento. Los tratamientos existentes no eliminan los parásitos porque son protegidos por los quistes, no existiendo cura definitiva para la enfermedad ocular. El objetivo del tratamiento es solo para controlar la enfermedad y destruir los parásitos no enquistados y minimizar el grado de inflamación y fibrosis subsecuente y cicatrización.
Para el Grupo de Uveítis del National Eye Institute (NEI) se debe de cumplir los criterios siguientes para iniciar un tratamiento:
1) Una lesión localizada dentro de las arcadas temporales, independiente del tamaño.
2) Una lesión confinada al Nervio Óptico o amenazando un gran vaso retinal.
3) Una lesión que induce un gran grado de hemorragia.
4) Una lesión que induce un aumento de la respuesta inflamatoria vítrea con una visión disminuida a menos de 20/40 y previamente de 20/20 o al menos que haya perdida de dos líneas de visión después del inicio de la infección.
Una relativa indicación pudiera ser casos de múltiples recurrencias que desarrollan marcada condensación vítrea y lesiones mayores de 3 a 4 diámetros de disco o lesiones múltiples activas. La mayoría de médicos, miembros de la Sociedad Americana de Uveítis, estaban de acuerdo en estas líneas de tratamiento y el 75% tuvo el consenso que considera cualquier disminución de la visión para indicar tratamiento.
El administrar o no tratamiento médico es controversial. En diferentes estudios en donde se administran distintos tratamientos o ninguno para el manejo de la Toxoplasmosis Ocular, se observa resolución de la retinitis en todos los casos, con mejoría de la agudeza visual.
El tratamiento consiste en el uso de uno, dos o tres agentes antitoxoplasma, los que inhiben la replicación del parásito y el uso simultáneo de esteroides para disminuir el daño causado por el proceso inflamatorio. El régimen de tratamiento más ampliamente aplicado es la combinación de Pirimetamina, Sulfadiacina, ácido folínico y esteroide sistémico, que ha sido la elección durante muchos años. Toda la literatura consultada puntualiza y recomienda este régimen de terapia.
Hay autores que recomiendan la terapia cuádruplo, agregando Clindamicina a la triple terapia clásica, sin embargo hay estudios que revelan que debería de utilizarse la Pirimetamina como primera elección y la Clindamicina como segunda y que la combinación de ambas no ofrece beneficios adicionales.
Pirimetamina y Sulfadiacina son sinergistas, debido a que interfieren en dos pasos secuenciales en la síntesis de ácido folínico, requerido para síntesis del DNA del parásito, por tanto se recomienda el uso de ácido folínico exógeno, el cual no puede ser utilizado por el parásito.
El Trimetropin Sulfa solo o en combinación con otro medicamento, ha mostrado en algunos estudios ser efectivo contra la infección sistémica. Con cultivo de tejidos ha mostrado similar eficacia antitoxoplasma que la Pirimetamina y la Sulfadiacina.
La Clindamicina ha demostrado ser efectiva en la Toxoplasmosis Ocular y servir como alternativa terapéutica a la Pirimetamina. Las razones para no usarla desde una primera línea son la menor efectividad que la Pirimetamina y el mayor costo económico que esta última.
La Espiramicina es menos tóxica ya que no atraviesa la barrera placentaria, aunque es menos activa que la Pirimetamina, y es el fármaco de elección en el tratamiento de la Toxoplasmosis ocular durante el embarazo, ya que no se le han comprobado efectos teratogénicos a diferencia de la Pirimetamina, por lo tanto debería ser reservada para la embarazada.
Los Corticoesteroides
El daño efectuado por la proliferación del toxoplasma y la hipersensibilidad de los anfígenos del toxoplasma son dos factores importantes en la inmunopatogénesis de la enfermedad que justifican el uso de esteroides sistémicos. Aunque éstos deberían ser usados en conjunto con antiparasitarios y darse después de iniciados estos, cuando haya presencia de reacción vítrea significativa y cuando la lesión ocular esté cerca de un área vital del ojo. Los esteoroides subtenonianos no deberían ser usados por el riesgo de profunda depresión inmune de las estructuras oculares y la mayor invasión de los taquizoitos.
El tratamiento debería darse al menos por 2 a 4 semanas e incluso durante 8 semanas. Hasta el momento no hay resistencia por parte del toxoplasma. El porcentaje de curación depende de la virulencia del microorganismo, de la competencia del sistema inmune del huésped y del tratamiento instaurado. En el paciente inmunocompetente la retinitis cura en 1 a 4meses.
Otras modalidades de tratamiento:
La fotocuagulación y la crioterapia pueden ser usados en el tratamiento. Pueden destruir los quistes y también los taquizoitos. Son reservados para cuadros refractarios al tratamiento standard o en casos de intolerancia a los fármacos sistémicos.
La vitrectomía está indicada cuando se producen exudados vítreos marcados y membranas vítreas, para evitar la tracción retinal y aclarar el eje visual.
La uveítis anterior aparece en aproximadamente el 50% de los pacientes con toxoplasmosis ocular. Cuando las células en la cámara anterior ascienden a 2+ o mayor, la presión intraocular suele estar elevada y característicamente responde muy bien a los corticoides tópicos, por lo que el mecanismo más probable sea el de trabeculitis. Por otro lado, cabe destacar, que la uveítis anterior no se produce por un fenómeno de rebosamiento, ya que un pacientes con poca inflamación en el vítreo pueden tener inflamación intensa de la cámara anterior.
Por todo lo expuesto me motivé realizar este estudio para conocer cuales son las características clínico epidemiológicas de la toxoplasmosis ocular activa en el Hospital General “Calixto García Iñiguez”, Ciudad de La Habana, Cuba.
ANÁLISIS Y DISCUSIÓN DE LOS RESULTADOS
Como se puede observar la Tabla # 1 el mayor numero de caso se presentó en las edades entre 20 y 39 años con el 88,2 %, de esté el grupo quinquenal comprendido entre las edades 30 y 34 años (30,9 %), seguido del grupo de 25 a 29 años (23,5%), corresponde con la frecuencia encontrados en la literatura internacional; no se presentaron casos en el grupo entre 45 y 59 años y solo se presento 1 caso en los mayores de de 60 años. Coincide con otros trabajos internacionales.
A pesar de que los textos señalan que no existe diferencia en cuanto al sexo, en nuestro estudio se encontró mas afectación entre las mujeres con un 63,2%, de ellas las edades mas afectadas fueron las comprendidas entre 30 a 34 años (19,1%) y los hombres con un 36,8% y la edad mas afectado correspondió en las mismas edad que las femeninas pero con un menor por ciento (11,8 %); No hay hallazgos que puedan explicar este comportamiento.
El 100% de los casos consignados al momento del ingreso presentaron algún síntoma clínico hay que señalar que esta patología es eminentemente clínica (Ver tabla # 2).
Los síntomas clínico más frecuente y significativo fueron la disminución de la agudeza visual y la visión borrosa representando el 79,4 % de los casos, el cual debería ser el primer síntoma a investigarse durante el interrogatorio inicial al momento del ingreso. El ojo rojo (54,4 %), dolor ocular (35,3%) y los flotadores (90.9%) también presentaron una frecuencia alta (Ver tabla # 3)
Tal como lo describe la literatura, la toxoplasmosis ocular es un cuadro predominantemente de afectación del segmento posterior, este estudio logró determinar que el 79,4% de casos se presentara como una uveítis posterior y el 20,6% como un cuadro de pan uveítis. No se registró ningún caso como uveítis anterior pura (ver tabla # 4).
La afectación de la úvea anterior se presenta en aquellos casos en que la enfermedad aparece por primera vez, aunque raramente lo hace como una uveítis anterior pura.
Como se puede observar en la tabla # 5 los paciente tuvieron una media de 21 días de evolución de los síntomas, al observar que el 55,9 % de casos presentaron un tiempo de evolución mayor de 14 días entre la aparición de los síntomas y su consulta con oftalmología; es de suma importancia el tiempo que ha transcurrido desde el comienzo hasta el inicio del tratamiento si partimos del hecho que todos los medicamentos utilizados en el manejo del cuadro actúan solamente en la etapa de replicación aguda del parásito; se observó que los paciente llegan tardíamente en busca de ayuda medica con un mínimo de 2 días y un máximo de 98 días, comprobado que al ser examinado presentaban otras lesiones antiguas que repercutiendo negativamente en su evolución y tratamiento y por ende su resolución definitiva .
En el presente estudio se encontró que en mas del 50% de casos el diagnóstico fue clínico; el 36.8 % fue mixto (clínico y laboratorio) y solo el 8,8% fue por laboratorio, coincidiendo con la literatura consultada que plantea que el diagnóstico de la toxoplasmosis es eminentemente clínico. Dato que debería de ser tomado en consideración debido a lo costoso que resulta los medios de laboratorio e inconvenientes de los exámenes serológicos y la alta frecuencia de uveítis posterior causada por el toxoplasma (Ver tabla # 6).
La toxoplasmosis ocular se diagnostica clínicamente. Como es la forma de uveítis posterior más común en muchos países donde se considera que cuando un paciente adulto joven inmunocompetente se presenta una retinitis focal asociada o no a una cicatriz coriorretiniana, deberá considerarse que la toxoplasmosis ocular es el diagnóstico más probable.
Importante el número de casos consignados en esté estudio sobre los focos ubicados en la región central de la retina con el 79,4 % de los casos y aun mas importante todavía que un poco mas de la mitad de estos casos presentaban ubicación a nivel de la mácula en los cuales irremediablemente quedaban como secuela, la perdida de la visión central, producto de una cicatriz macular, y dichosamente el 20,6 % de casos presentaban una ubicación periférica que si bien es cierto no evitan del todo la afectación visual final, las probabilidades de que esto suceda son mucho menores (Ver tabla # 7).
Como se puede observar en la tabla # 8 mas de la mitad de casos 55,9 % presentaron daño visual grave al inicio del diagnóstico seguido de las lesiones moderadas con el 27,9%, esto probablemente está relacionado con la ubicación central del foco como causa directa por un lado, y a las opacidades del vítreo y el edema macular por el otro, producido por el proceso inflamatorio. Coincide con la literatura internacional donde platea que estas lesiones al inició es grave producto del mismo proceso inflamatorio y su ubicación central en la retina con el consiguiente daño visual.
Como se puede apreciar en la tabla # 9 todos los casos (100%) presentaron una toxoplasmosis activa, aunque algunos presentaron cicatrices anteriores como señal de lesiones antiguas.
Como se puede observar en la tabla #10 es significativo la forma en que se logró disminuir del 55,9% de casos que inicialmente presentaron daño severo a la agudeza visual al 11,8 % que quedaron con ese mismo nivel de daño al finalizar el tratamiento. Logrando que el 77,9 % de los casos al final del tratamiento presentara lesiones leves y que los casos que presentaron agudeza visual moderada y severa estuvieran relacionados con la ubicación central del foco y lesiones cicatrizarles antiguas más que con el tipo y momento del tratamiento. Otros autores presentaron resultados similares.
Estos datos difieren a los encontrados por Freidmann et al., en sus 63 casos estudiados. Ellos encontraron un 41% de casos con daño severo de la agudeza visual, y de estos el 88% era producto de una cicatriz macular.
Como se puede observar en la tabla # 11 el 76,5 % de los casos presentó al menos una complicación donde predominaron las cicatrices maculares con el 25 % del complicaciones, seguida por la atrofia parcial del disco óptico con el 17,3 % y las sinequias anteriores con el 13,5 % de estas.
Al realizar una comparación de la totalidad del universo de casos estudiados con los 29 casos que presentaron cicatrices macular o paramacular representando el 42,7 % se observa que casi la mitad de los mismos quedaron con secuela de cicatriz macular, habría que tenerse presente su manejo clínico de casos.
Otros tipos de complicaciones no menos importantes representaron, Atrofia Parcial del disco óptico (13,2 %), las Opacidades y Bandas Vítreas (10,3%), el Edema Macular con un 8,8% y membrana Macular epiretiniana (7,4%), y otras como catarata 3 casos y glaucoma secundario 2 casos, todas sin lugar a dudas como causa importante directa e indirecta de disminución de la agudeza visual. Estos resultados coinciden con los expresados en la literatura internacional.Otros estudios realizaron exámenes mas profundo y pudieron analizar la relación entre la indicación ecográfica y la etiología de la uveítis observando que la complementación diagnóstica (57,1% de los casos) fue la indicación más frecuente en la toxoplasmosis, con una relación fuertemente significativa (p<0,001). Dicha indicación se justificó por la frecuente dificultad de evaluación oftalmoscopia del polo posterior, sea por las opacidades de vítreo o por la presencia de sinequias posteriores observadas en la patología. En estos casos, el hallazgo ecográfico más frecuente fue el desprendimiento vítreo posterior parcial (en adelante DVP) (44,4%) en las formas de evolución crónicas. En las formas crónica-recurrentes, el engrosamiento coriorretiniano focal (100%), el DVP total con engrosamiento de la hialoideo posterior (60%), seguido del DVP parcial (40%), fueron los hallazgos más encontrados.
Los hallazgos ecográficos más frecuentemente observados en las uveítis por toxoplasmosis fueron: a) ecos intravítreos puntiformes en el 92,9% de los exámenes ecográficos realizados, b) engrosamiento de la hialoides posterior (50%), c) DVP total (42,9%), d) DVP parcial (32,1%) y e) engrosamiento coriorretiniano focal (28,6%). Hubo una relación significativa (p < 0,01) entre los hallazgos de engrosamiento coriorretiniano focal y etiología por toxoplasma. En la, se presentan las alteraciones ecográficas encontradas según el tipo de evolución clínica de la toxoplasmosis y su comparación con el grupo de exámenes ecográficos realizados en las uveítis de etiología no-toxoplásmica.
Básicamente se debe considerar que el parásito se aloja en la retina en la forma de bradizoítos enquistados y al romperse este quiste por motivos que aún se desconocen, se desarrolla una retinitis, ya que éste es el órgano inicialmente comprometido. Es importante considerar a la toxoplasmosis ocular como una retinitis y de esta forma de pensamiento surge que las retinitis serán las entidades a tener en cuenta entre los diagnósticos diferenciales de la enfermedad.
En la presentación más común de toxoplasmosis ocular la forma recurrente esta la retinitis que se localiza adyacente a una cicatriz coriorretiniana previa. Un estudio sobre recurrencias de la toxoplasmosis ocular mostró que un 75% de los pacientes en su primera consulta ya tenían una cicatriz previa que había pasado desapercibida.
El resultado de esta retinitis previa combinada con la reacción inflamatoria que compromete al epitelio pigmentario y las coroides es la que le da el nombre inexacto de coriorretinitis a la toxoplasmosis ocular.
La retinitis ocasionada por el parásito se asocia con manifestaciones inflamatorias de magnitud variable que pueden involucrar distintas partes del ojo produciendo vasculitis, vitritis, coroiditis y uveítis anterior.
La vasculitis puede afectar tanto a las arterias como a las venas y afectar no sólo a los vasos adyacentes a la lesión activa sino también a toda la circulación retinal simulando el cuadro de «frosted branch angiitis».
El compromiso del humor vítreo también es sumamente variable y no está claro de qué depende. Algunos pacientes que no son tratados nunca desarrollan vitritis y otros pacientes que demoran un poco el tratamiento llegan a tener vitritis tan severas como para requerir una vitrectomía.
Cuando se produce un desprendimiento del vítreo posterior inducido por la inflamación es posible ver precipitados inflamatorios por detrás de la hialoides y esto es un hallazgo común en la toxoplasmosis ocular.
CONCLUSIONES
- El grupo poblacional más afectado fue el de 20 a 39 años. No se registraron casos en el grupo etareo entre 45 y 59 años.
- Predominó el sexo femenino aunque con poca diferencia.
- Todos los casos presentaron al menos un síntoma clínico al inicio del diagnóstico y los síntomas más frecuentes fueron la disminución de la agudeza visual y visión borrosa.
- Más de las tres cuartas partes de los casos la lesión se encontraba en el segmento posterior y en el centro de la retina.
- Más de la mitad de los casos presentó una evolución de 14 días antes de acudir al oftalmólogo y su diagnóstico fue clínico y mixto.
- Todos los casos presentaron signo de actividad.
- La mayoría de los pacientes presentaron lesión grave al principio y leve al final del tratamiento.
- La mayoría de los casos presentó al menos una complicación, predominando la cicatriz macular y atrofia parcial del disco óptico.
Bibliografía
1. Etheredge, Gina D., Michael, Girma, Muehlenbein, Michael P. et al. The roles of cats and dogs in the transmission of Toxoplasma infection in Kuna and Embera children in eastern Panama. Rev. Panamá Salud Publica [online]. 2004, vol. 16, no. 3 [citado 2007-10-26], pp. 176-186. Disponible en la World Wide Web: [1]. ISSN 1020-4989.
2. Tenorio G, Rivas B, Velasco O. Utilidad de la determinación serológica de anticuerpos en el diagnostico diferencial de la toxoplasmosis ocular con la leptospirosis ocular. Rev. Mes. Hosp Gen Mes 2010; 65: 135-143.
3. William Tassman, Edward A. Jaeger. Duenes: Clinical Ophtahlmology, Copyright 1999, Lippincott Raven, Williams and Walking.
4. Solorio Rodríguez Enmanuel, et al. Primer Foro de Experiencias de PAEA, Facultad de Estudios Superiores, UNAM, México.
5. Ismael A. Conti y col. Estudio de Toxoplasmosis en la Unidad de Perinatologia del Banco de Previsión Social, Revista Medica Uruguaya, 1998,14:226,235.
6. Joseph Scrammarello, MD., FACD, FACED, 2, Numero 9, Septiembre 10,2010.
7. Ronald E. Smith, M.D., Rogert A. Nozik, M.D., Uveitis: A Clinical Approach toDianosis and Management, Williams and Wilkins, Second Edition. 2010.
8. Sociedad Peruana de Pediatría, Caracteristicas Clínico Serológicas de Toxoplasmosis Infantil en el Hospital Nacional Edgardo Rehagliatti Martins, Informe Científico, 2003. No. 026.
9. Holland GN. Ocular Toxoplasmosis: A global reassessment. Part I: Epidemiology and Course of Disease. Am J Ophtalmol. 26 oct 2011.
10. Medicine.com - Enfermedades infecciosas: Toxoplasmosis. Último acceso: 26 oct 2007.
11. Vidigal, Vieira Teixeira, P. Santos, Vítor Vasconcelos D., Castro,Cipriano F. et al. Prenatal toxoplasmosis diagnosis from amniotic fluid by PCR. Rev. Soc. Bras. Med. Trop, vol. 35, no. 1 [cited 2007-10-31], pp. 1-6. Available from: 0037-8682.
12. Fachado, Alberto, Fonte, Luis, Alberti, Esteban et al. Usefulness of the detection of Toxoplasma gondii antigens in AIDS patients. Rev. Inst. Med. trop. S. Paulo [online]. 1994, vol. 36, no. 6 [cited 2007-10-26], pp. 525-529. Available from: 0036-4665.
13. Fraunflendler, FT. Current Ocular Therapy, Cppyright 1995, W:B, Saunders Company.
14. Neto EC, Clindamicina vs. Pirimetamina en el Tratamiento de la Toxoplasmosis Ocular Activa, Revista Mexicana de Oftalmología, 2008, 74.
15. Edema Macular Quístico por Toxoplasmosis Ocular, Arch. De la Sociedad Canaria de oftalmología, Año 2009. No. 11.
16. Váldez Abreu M., et al. Actualidades en el Tratamiento de la Toxoplasmosis. Trabajo de Revisión. Revista Cubana de Medicina Inegr. 1996, (12) 4.
17. Dodds EM. Toxoplasmosis ocular. Archivos de la Sociedad Española de Microbiología 2003; 10: 232-6.
18. Gubbels M-J, Striepen B, Shastri N, Turkoz M, Robey EA. Class I Major Histocompatibility Complex Presentation of Antigens that Escape from the Parasitophorous Vacuole of Toxoplasma gondii. Infection and Immunity 2005; 73: 703–711.
19. Dodds EM, Shah KH, Holland GN et al. Inflammatory reactions associated with ocular toxoplasmosis. International Conference on Toxoplasmosis, Copenhagen, June 2003.
20. Ramírez R., Julia, Chavez V., Amanda, CASAS A., Eva et al. Seroprevalencia de Toxoplasma gondii en alpacas de comunidades de la provincia de Canchis, Cusco. Rev. Investig. Vet. Perú. [Online]. jul./dic 2005. vol.16, no.2 [citado 26 Outubro 2007], p.169-174. Disponível na World Wide Web:1609-9117.
21. Vaz, Adelaide J., Guerra, Elvira Maria, Ferratto, Luzia Cristina Contim et al.Positive sorology of syphilis, toxoplasmosis and Chagas' disease in pregnant women on their first visit to State Health Centes in a metropolitan area, Brazil. Rev. Saúde Pública [online]. 1990, vol. 24, no. 5 [citado 2007-10-26], pp. 373-3-
22. Romero Palmera, José A.; Sogbe Martinis, Elías. El cerdo (sus scrofa), fuente de infección de Toxoplasma gondii al humano en el Estado Aragua, Venezuela. BOLETIN DE MALARIOLOGÍA Y SALUD AMBIENTAL Vol. XLV, Nro. 2 Agosto - Diciembre de 2005 [citado 2007-10-26], p.111-117. Disponible en la World Wide Web: [7]. ISSN: 1690-4648
23. DE Oliveira Mendoca, André, Domingues, Paulo F., Vieira DA SILVA, Aristeu et al. Detection of Toxoplasma gondii in swine sausages. Parasitol. Latinoam. [online]. ene. 2004, vol.59, no.1-2 [citado 26 Octubre 2007], p.42-45. Disponible en la World Wide Web: [8]. ISSN 0717-7712.
24. Chaves, A., Reyes, Liliana y Chinchilla, Misael. Aislamiento del Toxoplasma gondii EN CARNE DE CERDO. CONFIRMACION DE UNA HIPOTESIS. Parasitol. día. vol.22, no.3-4 [citado 26 Octubre 2007], p.111-113. Disponible en la World Wide Web: [9]. ISSN 0716-0720.
25. Vidigal, Paula Vieira Teixeira, Santos, Daniel Vítor Vasconcelos, Castro, Flávia Cipriano et al. Prenatal toxoplasmosis diagnosis from amniotic fluid by PCR. Rev. Soc. Bras. Med. vol. 35, no. 1 [cited 2007-10-31], pp. 1-6. Available from: [12]. ISSN 0037-8682.
26. Fachado A., Fonte, Luis, Alberti, Esteban et al. Usefulness of the detection of Toxoplasma gondii antigens in AIDS patients. Rev. Inst. Med. trop. S. Paulo vol. 36, no. 6 [cited 2007-10-26], pp. 525-529. Available from: [13]. ISSN 0036-4665.
27. Velasco Castrejón O., Guadalupe Tenorio y Beatriz Rivas-Sánchez. Diagnóstico diferencial entre toxoplasmosis y leptospirosis de 26 casos mexicanos de uveítis posterior. REV CUBANA MED TROP 2005;57(1):77-8
Anexos - 1.
Tabla 1. Comportamiento de la Toxoplasmosis Ocular activa según edad y sexo en por ciento. Servicio de oftalmología del Hospital Universitario “General Calixto García “.Periodo Octubre 2011 a Octubre 2012.
|
Grupo De Edades |
Masculino
No % |
Femenino
No % |
Total
No % |
|||
|
Menor de 20 años |
2 |
2,9 |
3 |
4,4 |
5 |
7,4 |
|
20 a 24 años |
5 |
7,4 |
6 |
8,8 |
11 |
16,2 |
|
25 a 29 años |
5 |
7,4 |
11 |
16,2 |
16 |
23,5 |
|
30 a 34 años |
8 |
11,8 |
13 |
19,1 |
21 |
30,9 |
|
35 a 39 años |
5 |
7,4 |
7 |
10,3 |
12 |
17,6 |
|
40 a 44 años |
0 |
0 |
2 |
2,9 |
2 |
2,9 |
|
45 a 49 años |
0 |
0 |
0 |
0 |
0 |
0 |
|
50 a 54 años |
0 |
0 |
0 |
0 |
0 |
0 |
|
55 a 59 años |
0 |
0 |
0 |
0 |
0 |
0 |
|
60 y mas años |
0 |
0 |
1 |
1,5 |
1 |
1,5 |
|
Total |
25 |
36,8 |
43 |
63,2 |
68 |
100 |
Fuente: Encuesta.
Anexo - 3.
Tabla 2.Comportamiento de los de los síntomas clínico en los paciente con Toxoplasmosis Ocular activa en el Servicio de oftalmología, en por ciento. Hospital Universitario “General Calixto García “. Periodo Octubre 2010 a Octubre 2012.
|
Presencia de síntomas |
No |
% |
|
Si |
68 |
100 % |
|
No |
0 |
0 |
|
Total |
68 |
100 % |
Fuente: Encuesta.
Anexo - 4.
Tabla 3. Tipos de síntomas presentados por los pacientes con Toxoplasmosis Ocular Activa en el Servicio de oftalmología, en por ciento. Hospital Universitario “General Calixto García “. Periodo Octubre 2011 a Octubre 2012.
|
Tipos de síntomas |
No |
% |
|
Disminución agudeza visual/Visión borrosa |
54 |
79,4 |
|
Ojo rojo |
37 |
54,4 |
|
Dolor ocular |
24 |
35,3 |
|
Flotadores |
21 |
30,9 |
|
Fotofobia |
17 |
25 |
|
Otros |
5 |
7,4 |
Fuente: Encuesta.
Anexo - 6.
Tabla 4. Comportamiento en por ciento de los casos con Toxoplasmosis Ocular activa según el tipo de Uveítis diagnosticada en el Servicio de oftalmología. Hospital Universitario “General Calixto García “. Periodo Octubre 2011 a Octubre 2012.
|
Tipo de Uveítis |
No |
% |
|
Uveítis anterior |
0 |
0 |
|
Uveítis Posterior |
54 |
79,4 |
|
Pan Uveítis |
14 |
20,6 |
|
Total |
68 |
100 |
Fuente: Encuesta.
Anexo- 8.
Tabla 5. Comportamiento según el tiempo de evolución de los síntomas y la agudeza visual inicial de los pacientes con Toxoplasmosis Ocular activa en el Servicio de oftalmología, en por ciento. Hospital Universitario “General Calixto García “. Periodo Octubre 2010 a Octubre 2012.
|
Tiempo de evolución de los síntomas |
Agudeza Visual Inicial |
Total |
||||||
|
Leve No |
% |
Moderada No |
% |
Severa No |
% |
No |
% |
|
|
Menos de 7 días |
9 |
13,2 |
3 |
4,4 |
2 |
2,9 |
13 |
19,1 |
|
7 a 14 días |
2 |
2,9 |
14 |
27,9 |
26 |
38,2 |
42 |
61,8 |
|
Mas de 14 días |
1 |
1,5 |
2 |
2,9 |
10 |
14,7 |
13 |
19,1 |
|
Total |
11 |
16,2 |
19 |
27,9 |
38 |
55,9 |
68 |
100 |
Fuente: Encuesta.
Anexo - 9.
Tabla 6. Comportamiento del tipo de diagnostico utilizado en los pacientes con Toxoplasmosis Ocular activa en el Servicio de oftalmología, en por ciento. Hospital Universitario “General Calixto García “. Periodo Octubre 2010 a Octubre 2012.
|
Tipo de diagnostico utilizado |
No |
% |
|
Clínico |
37 |
54,4 |
|
Laboratorio |
6 |
8,8 |
|
Mixto |
25 |
36,8 |
|
Total |
68 |
100 |
Fuente: Encuesta.
Anexo - 11.
Tabla 7. Comportamiento de la ubicación anatómica del foco en los paciente con Toxoplasmosis Ocular activa del Servicio de oftalmología, en por ciento. Hospital Universitario “General Calixto García “. Periodo Octubre 2010 a Octubre 2012.
|
Ubicación Anatómica del Foco |
No |
% |
|
Central |
54 |
79,4 |
|
Periférica |
14 |
20,6 |
|
Total |
68 |
100 |
Fuente: Encuesta.
Anexo - 12.
Tabla 8. Comportamiento de la agudeza visual inicial de los pacientes con Toxoplasmosis Ocular Activa en el Servicio de oftalmología en por ciento. Hospital Universitario “General Calixto García “. Periodo Octubre 2010 a Octubre 2012.
|
Agudeza Visual Inicial |
No |
% |
|
Daño leve |
11 |
16,2 |
|
Daño Moderado |
19 |
27,9 |
|
Daño Grave |
38 |
55,9 |
|
Total |
68 |
100 |
Fuente: Encuesta.
Anexo - 13.
Tabla 9. Comportamiento de la evolución clínica del foco en los pacientes con Toxoplasmosis Ocular Activa al comienzo del estudio en el inicio del estudio expresado en por ciento en el Servicio de oftalmología. Hospital Universitario “General Calixto García “. Periodo Octubre 2010 a Octubre 2012.
|
Evolución Clínica |
No |
% |
|
Inactiva |
0 |
0 |
|
Activa |
68 |
100 |
|
No confirmada |
0 |
0 |
|
Total |
68 |
100 |
Fuente: Encuesta.
Anexo - 14.
Tabla 10. Comportamiento de la Agudeza Visual Final de los pacientes con Toxoplasmosis Ocular Activa en el Servicio de oftalmología en por ciento. Hospital Universitario “General Calixto García “. Periodo Octubre 2010 a Octubre 2012.
|
Agudeza Visual Final |
No |
% |
|
Daño leve |
53 |
77,9 |
|
Daño Moderado |
7 |
10,3 |
|
Daño Grave |
8 |
11,8 |
|
Total |
68 |
100 |
Fuente: Encuesta.
(Fuente Tabla 8 y 10).
Anexo - 16.
Tabla 11. Comportamiento del tipo de complicación presentada en los pacientes con Toxoplasmosis Ocular activa en el Servicio de oftalmología en por ciento. Hospital Universitario “General Calixto García “. Periodo Octubre 2010 a Octubre 2012.
|
Tipo de Complicación |
No |
% |
|
Cicatriz macular y Paramacular |
29 |
42.7 |
|
Opacidades vítreas |
5 |
7,4 |
|
Edema Macular |
6 |
8,8 |
|
Atrofia Parcial del disco |
9 |
13,2 |
|
Bandas vítreas |
2 |
2,9 |
|
Sinequias (anterior-posterior) |
7 |
10,3 |
|
Membrana macular epiretiniana |
5 |
7,4 |
|
Catarata |
3 |
4,4 |
|
Glaucoma secundaria
|
2 |
2,9 |
|
Total |
68 |
100 |
Fuente: Encuesta.